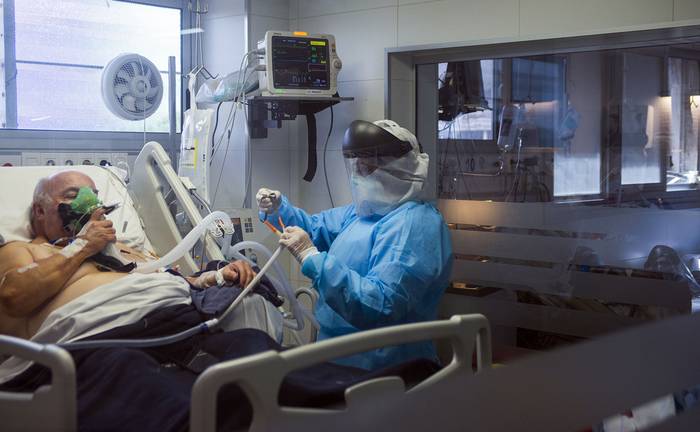
Ante el aumento sostenido de pacientes con coronavirus en terapia intensiva, autoridades del Ministerio de Salud Pública (MSP), de instituciones de salud y sociedades científicas trabajan en la implementación de ajustes para disponer de más camas. Al salir de una reunión con el presidente de la República, Luis Lacalle Pou, el ministro de Salud, Daniel Salinas, expresó este lunes en una rueda de prensa que se está “trabajando fuertemente” para que no se sature la atención en CTI. “Como tenemos capacidad de reacción y de propuesta no va a ocurrir”, dijo en relación a un posible colapso asistencial. Agregó que durante 2020 y los primeros meses de 2021 se incrementó “más de 50%” la capacidad de camas de terapia intensiva y que ahora están trabajando para “disponibilizar más camas y recursos humanos para el tratamiento intensivo”.
Ampliación de la capacidad
El nivel de camas en CTI de la Administración de los Servicios de Salud del Estado (ASSE) es preocupante; al ser consultado por la prensa este lunes cuando salió con Salinas de la reunión con Lacalle, el presidente de ASSE, Leonardo Cipriani, sostuvo: “Estamos siendo sumamente previsores, de ir previendo los pasos a seguir por si se nos satura el sistema”, y comentó que si no se hubieran aumentado las camas de CTI a nivel público y privado “nosotros hoy en día estaríamos saturados”. El País publicó el domingo que ASSE creará un segundo CTI para pacientes con covid-19 en Montevideo, que será el del Hospital Pasteur y se sumará al centro del Hospital Español, que hasta ahora concentraba a los pacientes críticos del sector público de la capital. En el interior, el CTI de Tacuarembó ya está recibiendo pacientes de Rivera. En ASSE hubo el lunes varias reuniones por este tema, algunas de ellas con los referentes de la Sociedad Uruguaya de Medicina Intensiva, y continuarán este martes.
Las camas de CTI a nivel nacional son alrededor de 900, pero las que están operativas, son menos, en el entorno de 700. Carlos Cardoso, presidente de la Coordinadora Nacional de Instituciones de Asistencia Médica Colectiva, dijo a la diaria que una de las estrategias a las que se apunta es la de operativizar las camas que no se están usando (porque los respiradores están rotos, o en reparación, o el personal en cuarentena). “Hoy tenemos entre 300 y 310 camas para esta enfermedad y hay 175 ocupadas con pacientes covid”, expresó Cardoso el lunes a media tarde, antes de que se conociera que el número de pacientes críticos había aumentado a 188. “Tenemos que tratar de ampliar la capacidad, en virtud de las proyecciones que estamos teniendo de ocupación de camas para dos o tres semanas”, dijo. “La tasa neta de ingresos” de pacientes con covid-19 a CTI en las últimas dos semanas ha sido de 1,34%, puntualizó Cardoso, y dijo que a este ritmo “entre 14 y 20 días se pasa de una situación de estrés a una situación de casi saturación”.
Cuidado y paciencia
La coordinadora de mutualistas emitió el lunes un comunicado de prensa en el que expresó que “es imprescindible aumentar los esfuerzos colectivos para intentar enlentecer la progresión de los contagios”. En eso consideró “la aparición de signos de estrés en todos los niveles de atención, plazos dilatados para la atención de eventuales contactos, tiempos más extensos para obtener resultados de laboratorio”, además del incremento de pacientes en CTI y cuidados intermedios.
Por si acaso, recordó la necesidad de “utilización estricta del tapaboca”, el lavado frecuente de manos, reducir “al mínimo los ámbitos de congregación social” y priorizar los servicios domiciliarios y el uso de la telemedicina.
La situación de estrés se da “en varios lugares”, en especial en todos los departamentos ubicados al norte del río Negro, afirmó Cardoso. Señaló que a diferencia del brote de enero –en el que el incremento de casos se dio en Montevideo, Canelones, Rivera y parte de Rocha– ahora la incidencia de casos se da “en todo el país” y que la mayoría de los departamentos están en el nivel rojo del índice P7 de Harvard, y que los que no están en rojo están en color naranja.
Otras estrategias
Además de la ampliación de camas, las instituciones trabajan en desarrollar otras estrategias.
Tal como informó El País, el viernes los referentes de las instituciones asistieron a una reunión que convocó el presidente de la Junta Nacional de Salud, Luis González Machado. Cardoso informó que “se habló de organización, de distribución de responsabilidades, de sistemas de cooperación, de proyección, de la situación de estrés, de llegar al borde de la capacidad de asistencia con esta estructura”. También comentó que se habló de la necesidad de ajustar la disponibilidad de camas para pacientes con covid-19 y con otras patologías, y recordó que la mayor parte de las camas siguen estando ocupadas por pacientes que no tienen covid-19.
Lo que se busca, y en lo que los referentes trabajan desde hace un par de semanas, es aumentar las camas que se puedan destinar a pacientes con covid-19. “Para ello debe disminuir la porción de camas no covid, que es la mayoría en este momento, y hay algunas medidas que eventualmente pueden ayudar bastante, como diferir la cirugía coordinada que al egreso requiere CTI”, explicó Cardoso, que aclaró que si bien algunas de ellas se estaban postergando, no ocurría con todas las diferibles.
Además, se están “ajustando los criterios de ingreso y egreso a terapia intensiva y la disponibilidad de camas de cuidados intermedios por las altas”, es decir, hacer una buena gestión de las camas en cuidados moderados e intermedios para recibir a los pacientes que egresan de CTI.
Los contactos entre instituciones y la redistribución de pacientes entre ellas es otra de las estrategias que se están aplicando –como se mencionó en el caso de ASSE en Rivera, departamento en donde las mutualistas están derivando pacientes no covid hacia Salto–. Esa redistribución se da también entre instituciones de Montevideo y del interior, y entre públicas y privadas. Cardoso acotó que el traslado de pacientes es “un mecanismo de trabajo común”, que “son mecanismos que funcionan”, pero “sucede que ahora se somete a más movimiento, a más prueba”.
Vacunación del personal de salud
Según Cardoso, “más de 90%” del personal de salud que trabaja en las mutualistas y que estaba habilitado para agendarse se vacunó, con Pfizer o con Coronavac. Dentro del 10% que no se vacunó, mencionó que hay trabajadores que habían tenido coronavirus –a quienes, con un criterio de optimización de recursos, no se les recomienda vacunarse dentro de los seis meses de haber cursado la enfermedad porque se entiende que ya adquirieron cierto nivel de inmunidad– y otros que estaban en cuarentena o cursando un cuadro febril por otra causa.
Dijo que ahora comenzará la vacunación del personal que trabaja en policlínicas, que no fue priorizado en la primera tanda de asignación de dosis de Pfizer. Resta saber cuándo se habilitará la agenda para el personal administrativo, y las instituciones de salud están preocupadas por eso: “Estamos atentos porque el personal administrativo está en contacto con la parte asistencial en términos generales –trabajadores médicos y no médicos– y con la gente. Para evitar brotes nos parece que se debe priorizar al personal asistencial”, expresó.
.